REVIEW
Doi: 10.5578/tt.28034
Tuberk Toraks 2016;64(4):299-305

Uyku testi nerde yapılmalı; laboratuvarda mı, evde mi?
Handan İN?N? K?SEOĞLU1, Asiye KANBAY2, Turan ACICAN3
1 Gaziosmanpaşa ?niversitesi Araştırma ve Uygulama Hastanesi, G?ğ?s Hastalıkları Anabilim Dalı, Tokat, T?rkiye
1 Department of Chest Diseases, Research and Practice Hospital, Gaziosmanpasa University, Tokat, Turkey
2 İstanbul G?ztepe Eğitim ve Araştırma Hastanesi, G?ğ?s Hastalıkları Kliniği, İstanbul, T?rkiye?
2 Clinic of Chest Diseases, Istanbul Goztepe Training and Research Hospital, Istanbul, Turkey
3 Ankara ?niversitesi Tıp Fak?ltesi, G?ğ?s Hastalıkları Anabilim Dalı, Ankara, Turkey
3 Department of Chest Diseases, Faculty of Medicine, Ankara University, Ankara, Turkey
?ZET
Uyku testi nerde yapılmalı; laboratuvarda mı, evde mi?
Obstr?ktif uyku apne sendromu (OSAS), erkeklerde %14.3, kadınlarda %5 oranında g?r?len, başta kardiyovask?ler ve serebrovask?ler olmak ?zere bir?ok sistemi etkileyen sonu?ları nedeniyle morbidite ve mortaliteye yol a?abilen ?nemli bir halk sağlığı problemidir. Toplumda yaygın olmasına rağmen d?nyada ve ?lkemizde mevcut uyku laboratuvarları bu hastaların teşhisinde yetersiz kalmakta, OSAS'lı olguların %80-90'ına tanı konulamamaktadır. Bu durum, tanıda altın standart y?ntem olan polisomnografi incelemesine alternatif olarak, daha pratik, daha az emek ve maliyet gerektiren, teknisyen refakati gerektirmeyen, hastaların evlerinde uygulanabilen portabl monit?rizasyon cihazlarının kullanımını g?ndeme getirmiştir. Bu yazıda OSAS ş?phesi olan bir hastaya yapılacak uyku testinin, etkin ve g?venilir olması ve hızlı sonu? vermesi i?in laboratuvarda mı, yoksa evde mi yapılmasının daha uygun olacağı, bilimsel veriler ışığında tartışılacaktır.
Anahtar kelimeler: Portabl monit?rizasyon, evde uyku testi, polisomnografi, obstr?ktif uyku apne
SUMMARY
Where do we perform sleep test: In the laboratory or at home?
Obstructive sleep apnea syndrome (OSAS) is an important public health problem seen in 14.3% of male, and 5% of female population which leads to higher morbidity, and mortality rates because of its outcomes effecting many organ systems including cardiovascular, and cerebrovascular systems. Despite its higher prevalence in community, sleep laboratories both in our country, and in the world remain incapable of diagnosing these patients, and 80-90% of the cases with OSAS can not be diagnosed. As an alternative to gold standard polysomnographic examinations this desperate condition revived the use of more practical, and less expensive portable monitorization devices which can be used at home without the need for help of a technician. In this article we will discuss whether application of sleep test on a patient with suspect OSAS in the laboratory or at home will be more appropriate regarding effectiveness, and reliability of the test in the light of the scientific data.
Key words: Portable monitoring, home sleep testing, polysomnography, obstructive sleep apnea
Geliş Tarihi/Received: 13.06.2016 • Kabul Ediliş Tarihi/Accepted: 15.08.2016
GİRİŞ
Obstr?ktif uyku apne sendromu "obstructive sleep apnea syndrome (OSAS)", horlama-tanıklı apne-g?nd?z uykululuk ile karakterize maj?r semptomlarla seyreden, toplumda g?r?lme prevalansı erkeklerde %14.3, kadınlarda %5 olarak tahmin edilen, kardiyovask?ler ve serebrovask?ler sonu?ları nedeniyle morbidite ve mortaliteye yol a?abilen ?nemli bir halk sağlığı problemidir (1). Yapılan araştırmalar OSAS'lı olguların %80-90'ına tanı konulamadığını g?stermektedir (2). Halihazırda d?nyada ve ?lkemizde mevcut uyku laboratuvarlarının bu hastaların teşhisinde yetersiz kalması nedeniyle, laboratuvar şartlarında yapılan, teknisyen ve ekipman gerektiren polisomnografi (PSG) incelemesine alternatif olarak, daha pratik, daha az emek ve maliyet gerektiren, teknisyen refakati gerektirmeyen, hastaların evlerinde ya da herhangi bir hastane odasında uygulanabilen portabl monit?rizasyon (PM) cihazlarının ?retimi g?ndeme gelmiştir. Yukarıda bahsedilen avantajları yanı sıra, PSG'ye kıyasla daha az sayıda fizyolojik parametreyi i?ermesi, sonu?ların değerlendirilmesinde standart rehberlerin olmaması, g?zetimsiz yapılması nedeniyle kayıt sırasında oluşabilecek sorunlara m?dahale edilememesi ve bu nedenle veri kayıpları yaşanabilmesi gibi dezavantajları nedeniyle PM y?ntemlerinin kullanımı kısıtlanmaktadır. Bu yazıda OSAS ş?phesi olan bir hastaya yapılacak uyku testinin, etkin ve g?venilir olması ve hızlı sonu? vermesi i?in laboratuvarda mı, yoksa evde mi yapılmasının daha uygun olacağı, bilimsel veriler ışığında tartışılacaktır. İlk olarak uyku kaydında kullanılan cihazların ?zelliklerinden bahsedilecektir.
Uyku Kayıt Y?ntemleri
Amerikan Uyku Tıbbı Akademisi "American Academy of Sleep Medicine (AASM)" tarafından, uyku kaydı yapılmasına olanak sağlayan d?rt tip cihaz tanımlanmıştır (3).
Tip 1 Cihazlar: Standart PSG incelemesidir. Laboratuvar şartlarında, teknisyen refakatinde, bir gece s?ren inceleme yapılır. Minimum 7 kanal kaydeder. Olması gereken kanallar; elektroensefalografi (EEG), elektrook?lografi (EOG), elektromiyografi (EMG), elektrokardiyografi (EKG), hava akımı, solunum eforu, oksijen sat?rasyonu ve v?cut pozisyon sens?rleridir. Bu cihazlar PM i?in kullanılmazlar.
Tip 2 Cihazlar: Bu tip cihazlar, Tip 1 cihazların kaydettiği değişkenlerin aynılarını kaydedebilir. Tip 1 cihazlardan temel farkları, uyku laboratuvarı dışında kullanılabilmeleri ve kayıt sırasında bir teknisyen olmamasıdır.
Tip 3 Cihazlar: Modifiye portabl uyku apne testi olarak da adlandırılan Tip 3 monitorizasyon cihazları, iki solunumsal değişken (respiratuar hareket ve hava akımı), bir kardiyak değişken (kalp hızı veya elektrokardiyogram) ve arteriyel oksijen sat?rasyonu dahil olmak ?zere d?rt fizyolojik değişkeni ?l?er. Bazı cihazlarda horlamayı saptayan, v?cut pozisyonunu belirleyen ya da hareketi saptayan ek sinyaller bulunur. Kayıt sırasında bir teknisyen bulunmaz.
Portabl cihazların OSAS tanısında kullanımıyla ilgili AASM tarafından 2007 yılında bir rehber yayınlanmış, bu rehberde OSAS tanısı i?in kullanılacak olan PM y?ntemlerinin, kapsamlı bir uyku değerlendirmesiyle birlikte kullanılması gerektiğine dikkat ?ekilmiştir. PM kullanılarak yapılan klinik uyku değerlendirmesinin, uyku tıbbı konusunda yetkin, board sertifikası olan veya uyku tıbbı sertifikasyon sınavı i?in uygunluk kriterlerini taşıyan kişilerce denetlenmesi gerektiği belirtilmektedir. Şayet kapsamlı bir uyku değerlendirmesi yapılamıyor ise, PM kullanım endikasyonunun olmadığı vurgulanmaktadır (4).??
Uykuda solunum bozuklukları tanısında PM y?ntemlerinin tanısal doğruluğunun araştırıldığı bir meta-analizde; 5026 olguyu i?eren 59 ?alışma i?inden, Tip 3 PM ile Tip 1 standart PSG'nin karşılaştırıldığı 19 ?alışmanın sonu?larına g?re; Tip 3 cihazların sensitivitesi %79-97, spesifitesi %60-93 bulunmuş, ?zellikle apne hipopne indeksi (AHİ) > 15 olduğunda PM ve standart PSG arasında anlamlı bir korelasyon tespit edilmiştir. Evde uyku testi (EUT) tanı ve tedavi algoritmaları, standart PSG ile eşdeğer fonksiyonel sonu?lar vermiştir. Ancak EUT algoritması i?inde yine standart PSG'nin yer aldığı ve ?nemini koruduğu, ?zellikle PM'deki teknik yetersizliklerde ve y?ksek OSAS olasılığı olanlarda negatif sonu?lanan EUT varlığında, yeterli pozitif hava yolu basın? (PAP) tedavisine rağmen semptomatik olan hastalarda, eşlik eden diğer uyku hastalıklarının ayırıcı tanısında standart PSG yapılması gerektiği vurgulanmıştır (5).
Tip 3 PM'nin doğruluğunu etkileyen fakt?rlerin araştırıldığı farklı bir ?alışmada; PM ile g?zetimsiz evde yapılan kayıtlar ile, standart PSG yapılan 44 olgunun kayıtları randomize edilmiş; AHİ, kayıt s?resi ve uykuda supin (sırt ?st?) pozisyonda yatış s?resi anlamlı parametreler olarak bulunmuştur. Buna g?re AHİPSG < 30 olduğunda her iki y?ntemle elde edilen AHİ arasındaki farkı g?steren ∆AHİ: 10.32 ? 12??? (p= 0.002), kayıt s?resi < 390 dakika olduğunda ∆AHİ: 10.8 ? 14.1 (p= 0.028), supin pozisyonda yatış s?resi toplam kayıt s?resinin < %55 olduğunda ∆AHİ: 13.7 ? 8.5 (p= 0.045) tespit edilmiştir (6).
İki fazlı ger?ekleştirilen farklı bir ?alışmada; 1. Fazda; 40 olguya standart PSG ve PM ile senkronize kayıt yapılarak, OSAS tanımı i?in cut-off değerler belirlenmiştir (AHİ ≥ 20 ise OSAS, AHİ: 20-10 ise muhtemel OSAS, AHİ < 10 ise OSAS değil). ?alışmanın 2. Fazında; 61 olguya iki farklı g?nde laboratuvarda standart PSG ve evde PM kaydı yapılmıştır. Sonu?ta; 61 olgunun 29'da yeterli tanımlama yapılamadığından ileri araştırma gerekli g?r?lm?şt?r (7). G?zetimsiz yapılan PM ?alışmalarında yanlış negatiflik oranı %17 dolayındadır. Bu nedenledir ki test ?ncesi OSAS olasılığı y?ksek olan olgularda, PM ile teknik yetersizlik veya tanısal başarısızlık durumunda laboratuvarda PSG yapılması gerekmektedir (4).
Semptomatik OSAS'lı 156 hastanın (AHİ ≥ 10) Tip 3 PM ile tanı konulduğu bir başka ?alışmada; randomizasyonda laboratuvarda yapılan PSG eşliğinde titrasyon sonrası CPAP veya ototitrasyon ile APAP tedavisi verildikten 6 hafta sonra; APAP başlanan 78 hastanın %85'i ve CPAP başlanan 70 hastanın %84'? PAP kullanımına devam etmiştir. APAP %90 basıncı ve CPAP basıncı, ortalama gece kullanım s?releri, ESS skorundaki d?zelme, fonksiyonel skor (FOSQ)'da d?zelme oranları benzer bulunmuştur (8).
Home-PAP ?alışması olarak bilinen ?ok merkezli ?alışmada; 7 uyku merkezinde, test ?ncesi orta-y?ksek olasılıklı OSAS olan 373 hastanın yarısına EUT, yarısına laboratuvarda PSG yapılmak ?zere randomize edilmiştir. Portabl monit?r ile AHİ > 15/h olanlara 5-7 g?n ototitrasyon ve sonrasında sabit basın?lı CPAP, laboratuvarda PSG yapılanlarda AHİ > 15/h olanlara titrasyon ve sabit basın?lı CPAP verilmiştir. Hastaların %92'sinde titrasyon başarılı olmuş, %94'? CPAP tedavisini kullanabilmiştir. Gecede en az 4 saat kullanım oranı EUT grubunda, laboratuvarda test yapılan gruba g?re daha iyi tespit edilmiştir (%63 & %49 p= 0.02). Bir ayın sonunda CPAP uyumları benzer, 3. ayın sonunda EUT grubunda %15 daha fazla iyileşme tespit edilmiştir. Fonksiyonel parametrelerdeki (ESS ve FOSQ) d?zelme iki grupta benzer, total maliyet EUT'de %25 daha d?ş?k olmuştur. ?alışmanın sonunda; EUT y?ntemi ile tanı, titrasyon ve tedavi sonu?larının, standart laboratuvar PSG y?ntemi ile elde edilen tanı, titrasyon ve tedavi sonu?larından daha aşağıda olmadığı vurgulanmıştır (9).
Farklı bir randomize ?alışmada, 143 hastaya Tip 3 PM ile EUT ve ardından evde 4-5 gece yapılan otomatik CPAP (APAP) titrasyonu sonucunda 113 hastaya CPAP tedavisi verilirken; diğer kolda 148 hastaya laboratuvarda standart PSG yapılmış ve laboratuvarda yapılan titrasyon sonrasında 110 hastaya CPAP tedavisi başlanmıştır (10). Hastaların %95'inde laboratuvar PSG ve EUT sonu?ları uyumlu bulunmuş, ?? aylık tedavi sonrasında; CPAP uyumu, ESS, uyku ilişkili yaşam kalitesi, fonksiyonel uyku anket sonucu (FOSQ) her iki grupta benzer tespit edilmiştir. ?alışma sonunda, EUT'nin, standart PSG'den klinik olarak daha az değerli olmadığı belirtilmiştir.
Yukarıda sonu?ları tartışılan ?alışmalardan elde edilen veriler ve AASM ?nerileri dikkate alındığında; test ?ncesi orta-ağır OSAS olasılığı y?ksek olan hastalarda, PM y?nteminin tanıda PSG'ye alternatif olarak kullanılabileceği s?ylenebilir.
Tip 3 PM y?ntemlerinin ?nemli bir kısıtlılığı, uyku evreleri, uyku devamlılığı gibi uyku değişkenlerinin ?l??lemiyor olmasıdır. Apne Risk Değerlendirme Sistemi (ARDS) ve Watch-PAT gibi yeni geliştirilen bazı cihazlarda uyku zamanı hesaplanmaya ?alışılmaktadır. Apne risk değerlendirme sistemi ile ilgili yapılan validasyon ?alışmalarında, toplam uyku zamanını standart PSG'ye yakın doğrulukta ?l?t?ğ? g?sterilmiştir. OSAS ş?pheli 80 hasta ve 22 sağlıklı kişiye, evde ve laboratuvarda ARDS ve laboratuvarda yapılan PSG incelemesi sonrasında, AHİ ve "respiratory disturbance index (RDİ) > 15 i?in, laboratuvarda yapılan ARDS i?in sensitivite %95, spesifite %94, evde yapılan ARDS i?in sensitivite %85 ve spesifite %91 bulunmuştur (11).
Watch-PAT y?nteminde; oksijen sat?rasyonu, horlama ve v?cut pozisyonu ?l??l?r (12). Aktigrafi ile tahmini uyku zamanı değerlendirilerek RDİ hesaplanır. Parmak ucuna takılan sens?r aracılığıyla, arteriyel hacim değişiklikleri ?l??l?r. Arteriyel hacim değişiklikleri -adrenerjik innervasyon tarafından d?zenlenir ve sempatik aktiviteyi yansıtır. Apne ve hipopne epizodları arousallara, sempatik sinir sistemi aktivasyonuna ve dolayısıyla periferal vazokonstriksiyona neden olarak PAT sinyalinin zayıflamasına yol a?ar. B?ylece apneler ve oksijen sat?rasyonundaki %4'l?k azalmalar ile hipopneler belirlenir. On d?rt ?alışmanın derlendiği, 909 hastanın yer aldığı bir meta-analizde; PAT y?ntemi ile tespit edilen AHİ, RDİ ve ODİ (Oksijen desat?rasyon indeksi, değerlerinin, PSG ile tespit edilen değerler ile korele olduğu g?sterilmiştir (13).
Tip 4 Cihazlar: Bir ya da iki değişken ?l?en (arteriyel oksihemoglobin sat?rasyonu ve hava akımı) ve teknisyen olmadan kullanılan cihazlardır. Apne sıklığı, hipopne sıklığı, AHİ, başlangı? oksijen sat?rasyonu (SpO2), ortalama SpO2, desat?rasyon sıklığı, s?resi ve derecesi ile en d?ş?k SpO2 parametreleri elde edilebilir. Amerika Birleşik Devletleri (ABD), sağlık sisteminin bir par?ası olan Medicare ve Medicaid tip 1, 2, 3 ya da en az ?? değişken ?l?en bir tip 4 cihaz kullanılarak tanısı konmuş OSAS'lı olguya re?ete edilen PAP tedavisini karşılamaktadır (14).
Yeni geliştirilen bir Tip 4 PM olan Apnea Strip (AS)'in duyarlılık ve ?zg?ll?ğ?n?n değerlendirildiği bir araştırmada, 56 hastaya PSG yapılmış ve PSG'de tespit edilen değerlere g?re AHİ ≥ 5, ≥ 15, ≥ 30 i?in AS'nin duyarlılık ve ?zg?ll?ğ? araştırılmıştır. AS'nin pozitif prediktif değeri 0.98 tespit edilirken, spesifite ve negatif prediktif değerleri sırasıyla 0.67 ve 0.13 tespit edilmiştir ki bu değerler, tanıda başka bir test gerekliliğini ekarte edecek d?zeyde y?ksek değildir. Bu ?alışmada, klinik belirti ve bulguları y?ksek olasılıklı OSAS olanlarda PM ile elde edilen negatif sonu?ların dikkatle yorumlanması ve ek incelemeler yapılması gerektiği belirtilmiştir (15).
Evde uygulanabilen bir diğer Tip 4 PM cihazı olan akustik cihaz (BresoDx, ApneaDx) ile tespit edilen AHİ-a ile, laboratuvar PSG'de tespit edilen AHİ-p arasında %95.2 korelasyon izlenmiş, AHİ-p cut-off ≥ 10 alındığında, akustik cihaz doğruluk oranı %81 bulunurken, AHİ-p cut-off < 10 alındığında, akustik cihaz ile geceler arası variabilite %19 bulunmuştur (16).
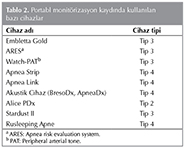
Tip 1,2,3,4 cihazlara ait ?zellikler Tablo 1'de, PM kaydında kullanılan ?eşitli cihazların isimleri ve tipleri Tablo 2'de g?sterilmiştir.
Yukarıda bahsedilen portabl kayıt cihazları, 2011'de AASM tarafından yapılan yeni bir revizyon ile klasifiye edilmiş, kayıt kanal tiplerine ve i?erdikleri teknolojiye g?re kategorize edilmiştir. Bu sistem SCOPER kategorizasyon sistemi olarak adlandırılmıştır (17). SCOPER kısaltması; uyku (sleep), kardiyak ?l??mler (Cardiac measures), oksimetre (oximetry), pozisyon (position), efor (effort) ve solunum (respiration) kelimelerinin başharflerinden oluşmaktadır. Bu sistem sayesinde mevcut PM cihazıyla hangi parametrelerin hangi y?ntemle ?l??lebildiği konusunda daha detaylı tanımlamalar yapılabilmektedir (Tablo 3).
OSAS tanısı koyarken hastaları değerlendirme aşamasında karşımıza ?ıkan bir diğer ?nemli nokta eşlik eden komorbiditelerdir. Bu olgular genellikle ileri yaşta oldukları i?in solunumsal, kardiyovask?ler veya diğer sistemleri ilgilendiren komorbiditeler sık?a g?r?lmektedir. Evre II-III KOAH'ı olan olguların değerlendirildiği bir ?alışmada, bir gece evde PM ile, diğer gece laboratuvarda standart PSG incelemesi yapılmış olup, PM ile evde yapılan kayıtların %39'unda, oksimetre ?l??m?nde yetersizlik, hava akımı ?l??m?nde yetersizlik veya veri aktarımında başarısızlık gibi nedenlerden dolayı testler yetersiz olmuştur (18). OSAS varlığını araştırmak amacıyla, > 65 yaş olguların incelendiği farklı bir ?alışmada, olguların sadece %22'si ?alışmaya dahil edilebilmiştir (19). Benzer kısıtlılıklar ileri derecede obezitesi olan hastalar i?in de ge?erlidir. Nitekim AASM rehberinde de, ciddi komorbid medikal hastalıklar (orta-ağır derecede pulmoner hastalık, n?romusk?ler hastalık, konjestif kalp yetmezliği) varlığında PM y?nteminin doğruluğu azalacağı i?in, OSAS tanısında kullanımının uygun olmadığı vurgulanmıştır (4).
Portabl kayıt cihazlarının ?oğunda, solunum eforu değerlendirilememektedir. Bu nedenle oluşan solunumsal olayın nat?r? (santral/obstr?ktif) hakkında kesin yargıya varılamaz. Laboratuvarda yapılan PSG'de alınan EEG kayıtlarıyla uyku-uyanıklık durumu tespit edilmektedir. Bu ?nemli bir veridir ??nk? AHİ, uyku saati başına d?şen solunumsal olayları tanımlar. Bir?ok PM kaydında, toplam kayıt zamanı bilgisi yer alır, dolayısıyla AHİ ger?ek değerinden d?ş?k tespit edilir. OSAS tanısı konulacak olguda, santral uyku apne, periyodik bacak hareketleri bozukluğu, insomni, parasomni, sirkadian ritim bozukluğu, narkolepsi gibi diğer uyku bozuklukları ş?phesi varsa, tanı i?in PM kullanımı uygun değildir. Benzer şekilde asemptomatik olgularda tarama ama?lı PM kullanımı uygun değildir. İmmobilizasyon, kritik hastalık, g?venlik nedeniyle laboratuvarda PSG'nin yapılamadığı hastalarda OSAS tanısı i?in PM kullanılabilir. Yine OSAS'lı bir olguda CPAP dışı tedavilerin (oral aparey, kilo kaybı, ?st solunum yolu cerrahisi) etkinliğini değerlendirmek i?in PM kullanılabilir (4).
OSAS ile ilgili yapılan prevalans ?alışmalarından elde edilen sonu?lar dikkate alındığında, ?lkemizde yaklaşık 1.5 milyon OSAS'lı hasta olduğu tahmin edilebilir. ?lkemizdeki uyku laboratuvarı yatak sayısı yaklaşık 250-300 dolaylarındadır. Şu halde mevcut OSAS olgularına tanı konulabilmesi i?in uzun yıllar gerekir. Resmi Gazetede yeni yayınlanan ehliyet y?netmeliğine g?re ?lkemizde s?r?c? adaylarının da OSAS a?ısından araştırılması gerekmektedir (20). Tedavi edilmeyen OSAS'lı olgularda trafik kazası riski 2-7 kat artmaktadır (21). Tanıda aşamasında ?nemli olan bir diğer durum preoperatif değerlendirme s?recidir. OSAS olgularında perioperatif morbidite ve mortalite y?ksektir ve OSAS ağırlığı arttık?a komplikasyon riski artar (22). Şu halde OSAS ş?phesi olan preoperatif hastaya hızlı tanı konulması, postoperatif komplikasyonların azaltılması i?in son derece ?nemlidir. T?m bu durumlar dikkate alındığında, daha kısa s?rede, daha hızlı tanı koymaya imkan sağlayacak y?ntemlerin g?ndeme gelmesi şarttır. Bu noktada PM y?ntemleriyle hastanın değerlendirilmesi uzun bekleme s?relerini kısaltacaktır. Uzun bekleme s?releri ve tanıdaki gecikmeler, hasta memnuniyetsizliği yanı sıra, bekleme s?recinde hastada gelişebilecek bir?ok komplikasyon nedeniyle de hayati ?nem arz etmektedir. İsrail'de 650.000 n?fuslu Haifa b?lgesinde yapılan bir ?alışmada; 2007-2008 yılları arasında laboratuvarda PSG incelemesi yapılmış, 2009 yılından sonra EUT uygulamasına ge?ilmiş, 2010-2011 yılları arasında %76 olgu EUT ile değerlendirilmiştir. ?alışmada bu değişimin, teste ulaşılabilirlik, bekleme s?resi, hasta memnuniyeti, maliyet ve kısa s?reli sonu?lar ?zerine etkileri incelenmiştir (23). Randevu s?resi 2007-2008'de 9.9 hafta iken 2010-2011'de 1.1 haftaya gerilemiştir (p< 0.005). Test yapılabilen hasta sayısı %90 artmıştır. Verilen PAP cihazı sayısı 2007-2008'de 597 iken, 2010-2011 tarihleri arasında 831'e y?kselmiştir. Maliyet a?ısından bakıldığında; EUT maliyeti, laboratuvar PSG'nin 1/3'?nden az olmuştur. Test sayısı 2010-2011 tarihleri arasında %90 artarken total maliyet %20 azalmıştır.
Test tekrarlanabilirliği a?ısından ele alındığında, iki ayrı gecede laboratuvarda PSG yapılan 129 olguda; olguların %45'inde geceler arası AHİ farkı > 5, %41'inde tek gecelik inceleme ile yanlış hastalık ağırlığı, %16'sında tanısal hata ger?ekleşmiştir. Sonu?ta laboratuvar PSG'nin bir?ok kez tekrarı m?mk?n olamayacağından, bu noktada EUT daha kolay uygulanabilir bir y?ntemdir (24).
G?nl?k pratikte, hem hastanın hem de hekimin işini bir?ok a?ıdan kolaylaştırdığı g?r?len PM y?nteminin OSAS tanısında kullanımı, AASM'nin 2014'te revize edilen uluslararası uyku bozuklukları sınıflamasının ???nc? versiyonunda yerini almıştır. Buna g?re; erişkinde g?nd?z uykululuk, tanıklı apne, horlama semptomlarından veya hipertansiyon, koroner arter hastalığı, atrial fibrilasyon, kalp yetmezliği, tip 2 diabet, inme, mood bozukluğu,? kognitif bozukluk tanılarından en az birinin varlığına ilave olarak, PSG veya OCST (out of sleep center test)'de saatte 5 veya daha fazla obstr?ktif apne, mikst apne, hipopne veya solunum ?abasıyla ilişkili arousal (RERA) olması ya da tek başına PSG veya OCST'de saatte 15 veya daha fazla obstr?ktif apne, mikst apne, hipopne veya RERA varlığı OSAS tanısı koydurur (25). American College of Physicians (ACP) 2014 rehberinde de, ciddi komorbiditesi olmayan olgularda OSAS tanısında PM kullanımı ?nerilmiştir (26).
Sonu? olarak; OSAS sık g?r?len bir halk sağlığı sorunudur. Olgulara erken tanı konulması ve tedavisi, OSAS'a bağlı gelişebilecek bir?ok komplikasyonun engellenmesi a?ısından hayati ?nem taşımaktadır. Bu noktada, uyku eğitimi almış, bu konuda deneyimli uzmanlarca yapılan ayrıntılı bir klinik değerlendirmenin sonrasında, uygun g?r?len olgularda PM y?ntemlerinin kullanılması; ilave komorbiditeleri olan, uykuda solunum bozukluğu dışında bir başka uyku hastalığı ş?phesi olan komplike olgularda ve PM ile yeterli sonucun elde edilemediği durumlarda standart laboratuvar PSG y?nteminin tercih edilmesi doğru bir yaklaşım olacaktır.
KAYNAKLAR
- Cooksey JA, Balachandran JS. Portable Monitoring for the Diagnosis of OSA. Chest 2016;149:1074-81.
- Finkel KJ, Searleman AC, Tymkew H, Tanaka CY, Saager L, Safer-Zadeh E, et al. Prevalence of undiagnosed obstructive sleep apnea among adult surgical patients in an academic medical center. Sleep Med 2009;10:753-8.
- Ferber R, Millman R, Coppola M, Fleetham J, Murray CF, Iber C, et al. Portable recording in the assessment of obstructive sleep apnea. ASDA standards of practice. Sleep 1994;17:378-92.
- Collop NA, Anderson WM, Boehlecke B, Claman D, Goldberg R, Gottlieb DJ, et al. Clinical guidelines for the use of unattended portable monitors in the diagnosis of obstructive sleep apnea in adult patients. Portable Monitoring Task Force of the American Academy of Sleep Medicine. J Clin Sleep Med 2007;3:737-47.
- El Shayeb M, Topfer LA, Stafinski T, Pawluk L, Menon D. Diagnostic accuracy of level 3 portable sleep tests versus level 1 polysomnography for sleep-disordered breathing: a systematic review and meta-analysis. CMAJ 2014;186:E25-51.
- Yin M, Miyazaki S, Ishikawa K. Evaluation of type 3 portable monitoring in unattended home setting for suspected sleep apnea: factors that may affect its accuracy. Otolaryngol Head Neck Surg 2006;134:204-9.
- Dingli K, Coleman EL, Vennelle M, Finch SP, Wraith PK, Mackay TW, et al. Evaluation of a portable device for diagnosing the sleep apnoea/hypopnoea syndrome. Eur Respir J 2003;21:253-9.
- Berry RB, Sriram P. Auto-adjusting positive airway pressure treatment for sleep apnea diagnosed by home sleep testing. J Clin Sleep Med 2014;10:1269-75.
- Rosen CL, Auckley D, Benca R, Foldvary-Schaefer N, Iber C, Kapur V, et al. A multisite randomized trial of portable sleep studies and positive airway pressure autotitration versus laboratory-based polysomnography for the diagnosis and treatment of obstructive sleep apnea: the HomePAP study. Sleep 2012;35:757-67.
- Kuna ST, Gurubhagavatula I, Maislin G, Hin S, Hartwig KC, McCloskey S, et al. Noninferiority of functional outcome in ambulatory management of obstructive sleep apnea. Am J Respir Crit Care Med 2011;183:1238-44.
- Ayappa I, Norman RG, Seelall V, Rapoport DM. Validation of a self-applied unattended monitor for sleep disordered breathing. J Clin Sleep Med 2008;4:26-37.
- Yalamanchali S, Farajian V, Hamilton C, Pott TR, Samuelson CG, Friedman M. Diagnosis of obstructive sleep apnea by peripheral arterial tonometry: meta-analysis. JAMA Otolaryngol Head Neck Surg 2013;139:1343-50.
- Yalamanchali S, Farajian V, Hamilton C, Pott TR, Samuelson CG, Friedman M. Diagnosis of obstructive sleep apnea by peripheral arterial tonometry: meta-analysis. JAMA Otolaryngol Head Neck Surg 2013;139:1343-50.
- Department of Healthand Human Services, Center for Medicare and Medicaid Services. Decision Memo for Continuous Positive Airway Pressure (CPAP) Therapy for Obstructive Sleep Apnea (OSA). CAG 00093R. March 13, 2008.
- Assefa SZ, Diaz-Abad M, Korotinsky A, Tom SE, Scharf SM. Comparison of a simple obstructive sleep apnea screening device with standard in-laboratory polysomnography. Sleep Breath 2016;20:537-41.
- Alshaer H, Fernie GR, Tseng WH, Bradley TD. Comparison of in-laboratory and home diagnosis of sleep apnea using a cordless portable acoustic device. Sleep Med 2015 pii: S1389-9457(15)02041-9. doi: 10.1016/j.sleep.2015.11.003
- Collop NA, Tracy SL, Kapur V, Mehra R, Kuhlmann D, Fleishman SA, et al. Obstructive sleep apnea devices for out-of-center (OOC) testing: technology evaluation. J Clin Sleep Med 2011;7:531-48.
- Oliveira MG, Nery LE, Santos-Silva R, Sartori DE, Alonso FF, Togeiro SM, et al. Is portable monitoring accurate in the diagnosis of obstructive sleep apnea syndrome in chronic pulmonary obstructive disease? Sleep Med 2012;13:1033-8.
- Polese JF, Santos-Silva R, de Oliveira Ferrari PM, Sartori DE, Tufik S, Bittencourt L. Is portable monitoring for diagnosing obstructive sleep apnea syndrome suitable in elderly population? Sleep Breath 2013;17:679-86.
-
Resmi Gazete. Erişim tarihi: Şubat 2016. Available from:
http://www.yeniehliyet.com/surucu-saglik-raporu-yonetmeligi.html - G?lbay BE, Acican T, Doğan R, Ba??ioğlu A, G?ll? E, Karadağ G. The evaluation of excessive daytime sleepiness in taxi drivers. Tuberk Toraks 2003;51:385-9.
- Memtspudis S, Liu SS, Ma Y, CHiu YL, Walz JM, Gaber-Baylis LK, et al. Perioperative pulmonary outcomes in patients with sleep apnea after noncardiac surgery. Anesth Analg 2011;112:113-21.
- Safadi A, Etzioni T, Fliss D, Pillar G, Shapira C. The effect of the transition to home monitoring for the diagnosis of OSAS on test availability, waiting time, patients' satisfaction, and outcome in a large health provider system. Sleep Disord 2014;2014:418246.
- Newell J, Mairesse O, Verbanck P, Neu D. Is a one-night stay in the lab really enough to conclude? First-night effect and night-to-night variability in polysomnographic recordings among different clinical population samples. Psychiatry Res 2012;200:795-801.
- American Academy of Sleep Medicine: The International Classification of Sleep Disorders Third edition (ICSD-III), 2014.
- Qaseem A, Dallas P, Owens DK, Starkey M, Holty JE, Shekelle P. Clinical Guidelines Committee of the American College of Physicians. Diagnosis of obstructive sleep apnea in adults: a clinical practice guideline from theAmerican College of Physicians. Ann Intern Med 2014;161:210-20.
Yazışma Adresi (Address for Correspondence)
Dr. Handan İN?N? K?SEOĞLU
Gaziosmanpaşa ?niversitesi,
Araştırma ve Uygulama Hastanesi,
G?ğ?s Hastalıkları Anabilim Dalı,
TOKAT - TURKEY
e-mail: handaninonu@gmail.com