CASE REPORT
Tuberk Toraks 2019;67(1):77-82
KOAH ve Non-Hodgkin Lenfomalı bir olguda yeni başlangı?lı nefes darlığı;
Non-Hodgkin Lenfoma ile ilişkili pulmoner komplikasyonlar nedeniyle
Şeyda Nur ??V?T1, Banu G?LBAY1, Cabir Y?KSEL2
1 Ankara ?niversitesi Tıp Fak?ltesi Cebeci Hastanesi, G?ğ?s Hastalıkları Anabilim Dalı, Ankara, T?rkiye
1?Department of Chest Diseases, Cebeci Hospital, Faculty of Medicine, Ankara University, Ankara, Turkey
2 Ankara ?niversitesi Tıp Fak?ltesi İbni Sina Hastanesi, G?ğ?s Hastalıkları Anabilim Dalı, Ankara, T?rkiye
2 Department of Chest Diseases, Ibni Sina Hospital, Faculty of Medicine, Ankara University, Ankara, Turkey
?ZET
KOAH ve Non-Hodgkin Lenfomalı bir olguda yeni başlangı?lı nefes darlığı; Non-Hodgkin Lenfoma ile ilişkili pulmoner komplikasyonlar nedeniyle
Non-Hodgkin lenfoma (NHL) lenf nodları ya da ekstranodal lenfatik dokudan k?ken alan B veya T h?cre progenit?rlerinin klonal proliferatif hastalığıdır. NHL ile ilişkili ?eşitli pulmoner komplikasyonlar bulunmaktadır. Kronik obstr?ktif akciğer hastalığı (KOAH) ve NHL tanılarıyla takip edilen hastamızda gelişen lenfomaya ait mortalite ve morbiditesi y?ksek olan iki pulmoner komplikasyonu tartışmak ve ?nemini vurgulama istedik. Yetmiş bir yaşında erkek hasta acil servise ani başlayan nefes darlığı ve g?ğ?s ağrısı yakınmalarıyla başvurdu. Hastada 18 yıldır KOAH nedeniyle bronkodilat?r kullanımı ve 8 yıl ?nce de NHL nedeniyle kemoterapi ve lokal radyoterapi alma ?yk?s? mevcuttu. Pulmoner tromboemboli (PTE) a?ısından klinik olarak d?ş?k-orta riskli grup olarak değerlendirilmiştir. Pulmoner bilgisayarlı tomografi (BT) anjiyografi ?ekilerek PTE tanısı konmuştur. D?ş?k molek?l ağırlıklı heparin (DMAH) tedavisi altında artan nefes darlığı nedeniyle başvurduğu acil serviste ?ekilen akciğer grafisinde tek taraflı submasif plevral sıvı saptanmıştır. Torasentezle ?rneklenen plevra sıvısında trigliserid d?zeyi > 110 mg/dL izlenerek şilotoraks tanısı konmuştur. Pleuroken takılıp diyeti d?zenlenen ve n?ks NHL nedeniyle tek k?r kemoterapi verilen hastanın genel durumunda k?t?leşme izlenmiş ve hasta kaybedilmiştir. Hematolojik onkolojilerde tromboz insidansı %2 ila %58 arasında değişmektedir. PTE hematolojik onkolojilerde ani başlayan nefes darlığı durumunda mutlaka d?ş?n?lmesi gereken bir komplikasyondur. Etkin PTE tedavisi altında artan nefes darlığı ikincil bir olay olarak değerlendirilmiş ve ?zellikle lenfomada bir diğer pulmoner komplikasyon olan şilotoraks saptanmıştır. Lenfoma tanılı hastamız, lenfoma ile ilişkili pulmoner komplikasyonları nedeniyle sunulmuştur.
Anahtar kelimeler: Şilotoraks; non-Hodgkin lenfoma
SUMMARY
The pulmonary complications related lymphoma in the patient with COPD and Non-Hodgkin Lymphoma
Non-Hodgkin lymphoma (NHL) is a clonal proliferative disease of B or T cell progenitors originating from lymph nodes or extranodal lymphatic tissue. There are several pulmonary complications associated with NHL. We aimed to discuss two pulmonary complications with high morbidity and mortality associated with lymphoma in our patient followed up with COPD and NHL. Seventy one years old male patient was admitted to the emergency department with sudden onset of dyspnea and chest pain. He had a history of bronchodilator use for COPD for 18 years and chemotherapy and local radiotherapy because of NHL 8 years ago. In terms of pulmonary thromboembolism (PTE), it was evaluated as clinically low-medium risk group. Pulmonary CT angiography was performed to diagnose PTE. Unilateral subcutaneous pleural fluid was detected in the chest radiography performed in the emergency room where he was admitted to the hospital due to increased dyspnea under low molecular weight heparin (LMWH) treatment. Triglyceride level > 110 mg/dL was observed in pleural fluid sampled by thoracentesis and diagnosed as chylothorax. He was followed by a pleuroken stool diet and received only one course of chemotherapy because of relapse NHL. Her general condition deteriorated and the patient died. The incidence of thrombosis in hematological oncology varies between 2% and 58%. PTE is a complication that must be considered in case of sudden onset of shortness of breath in hematologic oncologies. Increased shortness of breath under effective PTE treatment was considered as a secondary event and chylothorax, another pulmonary complication, was detected especially in lymphoma. Our patient with lymphoma was presented because of pulmonary complications associated with lymphoma.
Key words: Chylothorax; lymphoma; non-Hodgkin
Geliş Tarihi/Received: 13.02.2019 - Kabul Ediliş Tarihi/Accepted: 18.03.2019
OLGU
Yetmiş bir yaşında erkek hasta Acil Servise ani başlayan nefes darlığı şikayetiyle başvurdu. Eşlik eden g?ğ?s ağrısı yakınması da mevcuttu. ?ks?r?k, balgam, hemoptizi yakınmaları bulunmuyordu.
?yk?s?nde 40 paket-yıl sigara ?yk?s? mevcuttu. Hasta 18 yıldır kronik obstr?ktif akciğer hastalığı (KOAH) nedeniyle tedavi almakta idi. Klinik takiplerinde 8 yıl ?nce saptanan inguinal b?lgede şişlik nedeniyle non-Hodgkin lenfoma (NHL) -folik?ler lenfoma (FL) tanısı konarak hematoloji b?l?m?nde kemoterapi (KT) ve lokal radyoterapi (RT) tedavisi verilmişti. D?rt ay ?nce rutin hematoloji takipleri sırasında n?ks FL tanısı konmuş, ancak semptomsuz olması nedeniyle hasta tedavisiz izleme alınmıştı. Hastanın ayrıca 17 yıl ?nce 6 ay s?reyle tedavi aldığı idiyopatik pulmoner tromboemboli (PTE) ?yk?s? mevcuttu.
Hastanın fizik muayenesinde kan basıncı 100/60 mmHg, oda havasında parmak ucu oksijen sat?rasyonu (SpO2) %86, ateşi 36.7?C idi. Solunum sistemi muayenesinde g?ğ?s ?n-arka ?apı artmış ve akciğer sesleri derinden geliyordu. Bilateral pretibial ?demi ve sağ inguinal b?lgede şişlik dışında sistemik muayenesinde ek patoloji saptanmadı.
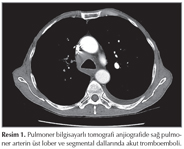
Laboratuvar tetkiklerinde hastanın oksijensiz arter kan gazı analizinde; pH: 7.48, PaCO2: 42.2 mmHg, PaO2: 45.8 mmHg, SaO2: %82.4 olarak izlendi. Posteroanterior (PA) akciğer grafisinde bilateral diyaframlarda d?zleşme akciğer parankiminde saydamlık artışı, kardiyotorasik oranda azalma, interkostal mesafede artış g?r?ld?. Hastanın D-dimer d?zeyi; 1116 ng/mL idi. Pulmoner bilgisayarlı tomografi (BT) anjiografide sağ pulmoner arterin ?st lober ve segmental dallarında akut tromboemboli saptanması ?zerine kliniğimize yatırıldı (Resim 1). Hemodinamisi stabil seyreden hastanın BNP d?zeyi 178 pg/mL olarak bulundu. Hastanın ekokardiyografisinde kardiyak y?klenme bulgusu saptanmadı.
PTE tanısıyla d?ş?k molek?l ağırlıklı heparin (DMAH) tedavisi başlandı.
Alt ekstremite ven?z Dopplerde bir kısmı nekrotik bilateral inguinal lenfoadenopatiler, ven?z yetmezlik bulguları, cilt altı dokuda ?dem saptandı.
Yatışı sırasında kontrast nefropatisi de gelişen hastanın takiplerinde hidrasyonla kreatinin değerleri normale d?nd?. Yatışı s?resince 2 L/dakika nazal oksijen ile takip edildi. Hasta i?in uzun s?reli oksijen tedavisi (USOT) ve bemiparin sodyum 7500 ıu 1 x 1 raporu ?ıkarılarak taburcu edildi.
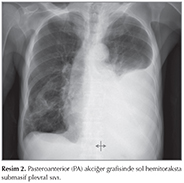
Hasta taburculuğundan ?? g?n sonra nefes darlığında artış olması ?zerine acil servise başvurdu. Muayenesinde sol akciğer bazalinde perk?syon ile matite saptandı, aynı alanlarda solunum sesi alınamadı. Rutin kan tetkiklerinde C-reaktif protein (CRP) 27.2 mg/L, diğer değerleri normal idi. Acil Serviste ?ekilen PA akciğer grafisinde sol hemitoraksta submasif plevral sıvı izlendi (Resim 2). G?ğ?s cerrahisi tarafından değerlendirilen hastaya sol hemitoraks posterolateralden diagnostik torasentez yapıldı ve 1200 cc s?t renginde plevral sıvı drene edildi (Resim 3). Plevra sıvısı trigliserid (TG) d?zeyi 1372 mg/dL olarak saptandı ve şilotoraks tanısı kondu. Ardından pleurokan kateter takıldı. Plevral sıvısının hem mikrobiyolojik incelemesinde ?reme olmadı hem de sitolojik değerlendirmesinde malignite bulgusu saptanmadı. Şilotoraks tanısı ile hasta servise alındı. Hastanın oral alımı stoplanarak total parenteral n?trisyon (TPN) başlandı. Hasta g?nl?k ?ekilen PA akciğer grafisiyle g?ğ?s cerrahisi ile birlikte takip edildi.
Klinikte yatışı sırasında idrar yapamama şikayeti ?zerine, hastaya idrar sondası takıldı ve pelvik bilgisayarlı tomografi ?ekildi. Tomografide paraaortik ve pelvik yaygın lenfadenopatiler ile bilateral hidronefroz saptandı.
Hematolojiye kons?lte edilen hastaya n?ks FL nedeniyle bendamustin 70 mg/m2 (total 100 mg) verildi. Birinci k?r KT sonrası ateşi olan hastaya ?? hafta piperasilin-tazobaktam tedavisi 4 x 4.5 mg/g?n dozunda verildi. Tedavi kesildikten 6 g?n sonra tekrar ateşi olan hastanın CRP artışı da oldu. Plevra sıvısı, kan ve idrar k?lt?rleri g?nderildi. Şilotoraks nedeniyle iki aydır TPN alan hastanın g?nderilen iki kan k?lt?r?nde Candida albicans ?remesi oldu. Antifungal tedavi başlandı. Hematoloji ikinci k?r i?in performansını d?ş?k buldu.
İki bu?uk aylık yatışının sonunda, nefes darlığında artış, ateş, genel durumunda bozulma sonunda hasta eksitus oldu.
TARTIŞMA
KOAH tanısıyla takipli olgumuz, yaklaşık 8 yıl ?nce FL tanısı ile KT ve lokal RT almıştır. Nefes darlığı nedeniyle Acil Servise ilk başvurusunda lenfoma ile ilişkili pulmoner komplikasyonlardan olan PTE saptanmıştır. Lenfoma tanısı olduğu i?in DMAH ile taburcu edilen ve uzun s?reli oksijen tedavisi raporu d?zenlenen hastanın taburculuk sonrası 3. g?nde istirahatte de belirgin nefes darlığı şikayeti olmuştur. Bu kez ise lenfoma ile ilişkili gelişen bir diğer pulmoner komplikasyon olan şilotoraks saptanmıştır.
Olgumuzun ilk başvurusunda ani başlayan nefes darlığı şikayeti olmuştur. PTE?de g?r?len dispne, g?ğ?s ağrısı, takipne, taşikardi gibi semptomlar yalnızca bu hastalığa ?zg? olmamakla birlikte, bilinen bir malignite tanısı olan ve ani nefes darlığıyla başvuran PA akciğer grafisinde de bir ?zellik saptanmayan hastalarda PTE mutlaka akla gelmelidir. Malignite ve daha ?nce ge?irilmiş PTE ?yk?s?, olgumuzda PTE klinik olasılığında belirleyici olmuşlardır. Hasta tanı anında acil serviste normotansif seyretmiştir, ekokardiyografide sağ ventrik?l disfonksiyonu saptanmamıştır. Olgumuzun basitleştirilmiş pulmoner embolizm şiddeti (sPESI) [Kanser ?yk?s?, kronik akciğer hastalığı ?yk?s?, SaO2 < %90] 3 (≥1) olarak bulunmuş ve hastanın 30 g?nl?k mortalite riskinin y?ksek olduğu ve erken mortalite riskine g?re de orta d?ş?k riskli grupta yer aldığı g?r?lm?şt?r (1). Nonmasif PTE olarak değerlendirilen ve malignite tanısı olan hastaya hızla antikoag?lan tedavi başlanmıştır. Malignite tanısı nedeniyle taburculuğunda DMAH verilmiştir. DMAH (enoksaparin, dalteparin veya tinzaparin), kanser hastalarında akut ven?z tromboempoli (VTE)?nin ilk tedavisi i?in hem unfraksiyone heparin (UFH)?e hem de fondaparinuksa tercih edilmektedir (2).
PTE, v?cudun herhangi bir yerinden k?ken alan tromb?s ile pulmoner arter veya dallarının obstr?kte olmasıdır. Malignite tanısı olan hastaların yaklaşık %4-20?sinde VTE g?r?l?rken aynı oran, semptomatik VTE i?inse %10?lar civarındadır (3). Maligniteli olgularda VTE gelişme riski malignitesi olmayanlara kıyasla 4-8 kat daha sıktır. VTE riskini; t?m?r?n tipi, yeri, evresi ve s?resi, hastaların komorbiditeleri ve belirli kanserlerin tedavisi etkilemektedir (4). Lenfomalar, akut l?semiler ile multipl miyeloma gibi hematolojik onkolojilerde gerek hastalık fizyopatolojisi gerekse de tedavi ajanlarına bağlı olarak y?ksek sıklıkta VTE saptanmaktadır (5).
NHL lenf nodları ya da ekstranodal lenfatik dokudan k?ken alan B veya T h?cre progenit?rlerinin, nadiren natural killer h?crelerinin klonal proliferatif hastalığıdır (6). FL, ikinci sıklıkta g?r?len bir NHL alt tipi olup batı d?nyasında g?r?lme sıklığı y?ksektir ve 7/100.000 oranında saptanmaktadır (7). Genel olarak, FL ?oğu hasta yaygın hastalığa rağmen asemptomatiktir bu nedenle de hastaların b?y?k ?oğunluğu ileri evrede (III ve IV) tanı almaktadırlar.
Malignitede tromboemboli riskinin artış nedenleri d?rt ana başlıkta toplanabilir:
T?m?re bağlı fakt?rler: T?m?r h?creleri trombin oluşumunu ind?kleyen prokoag?lan aktiviteyi arttırabilirken ayrıca, hastanın kanserli olmayan dokuları da t?m?re yanıt olarak prokoag?lan aktiviteyi arttırabilmektedir.
Anatomik fakt?rler: Bazı t?m?rler, b?y?k damarları dışarıdan sıkıştırarak veya infiltre ederek VTE riskini arttırır (8,9).
Hastaya spesifik fakt?rler: VTE riski, ge?irilmiş VTE, ileri yaş, hareketsizlik, obezite ve kalıtsal trombofili olan hastalarda artmaktadır (10).
Tedaviye spesifik fakt?rler: Hormonal tedaviler gibi bazı kemoterapi ajanları ile b?y?k intraabdominal veya pelvik prosed?rler gibi y?ksek riskli ameliyatlar VTE riskini arttırmaktadır.
Olgumuzda ikinci kez acil servise nefes darlığı nedeniyle başvurduğunda sol akciğerde g?r?len tek taraflı submasif plevral sıvı mevcuttu. Diagnostik torasentez yapılan hastanın plevral sıvısının s?t rengi g?r?n?mde olması ve hastanın lenfoma tanısının bulunması şilotoraks a?ısından ş?phe oluşturmuştur ve plevral sıvıda trigliserid (TG) d?zeyi de rutin torasentez tetkiklerine ek olarak g?nderilmiştir.
Şilotoraks, plevral alanda lenfatik sıvının (şil?z sıvı) birikmesidir. Duktus torasikusun ve lenfatik dallarının akışının herhangi bir şekilde bozulması veya disfonksiyonu nedeniyle oluşmaktadır. En sık semptom, intraplevral boşlukta sıvı birikimi ile oluşan nefes darlığıdır, tedavisiz olgularda lenfatik sıvı kaybına bağlı n?trisyonel yetmezlik, sıvı elektrolit dengesizliği, yorgunluk ve kilo kaybı gelişebilir. Olgumuzda olduğu gibi torasentez ile elde edilen plevral sıvı TG d?zeyinin 110 mg/dL ?zerinde olması şilotoraks tanısı i?in ?nemli bir kriterdir (11). Tedavi edilmediğinde şilotoraksın morbiditesi ve mortalitesi y?ksektir.
Şilotorakslı hastaların ?oğunluğu, plevral sıvının mekanik etkilerinden kaynaklanan dispne ile başvurmaktadır. G?ğs?nde ağırlık hissi, yorgunluk ve kilo kaybı ile de başvurabilirler. Ateş ve g?ğ?s ağrısı nadirdir ??nk? şil?z sıvı inflamasyon yanıtı oluşturmamaktadır. ?stelik şil?z sıvı, i?erisindeki imm?noglobulinlerin bakteriostatik etkisine bağlı olarak nadiren infekte olmaktadır (12). Nedenleri travmatik ve nontravmatik olarak ikiye ayrılmaktadır. Toraks cerrahisi travmatik şilotoraksın başlıca nedeni iken, malignite tipik olarak nontravmatik şilotoraksın en sık nedenidir. Nontravmatik şilotoraks, malignite kaynaklı olan ve malignite kaynaklı olmayan olarak iki gruba ayrılmaktadır. Lenfomalar malignite kaynaklı şilotoraks nedenlerinin en başında gelmektedir ve ger?ekten de şilotoraks olgularının %11 ila %37?sinde olgumuzda olduğu gibi lenfoma tanısı bulunmaktadır (13).
Şilotorakslı hastaların yaklaşık %78?inde daha ?ok sağ hemitoraksta (%67 oranında) olmak ?zere tek taraflı plevral sıvı g?r?lmektedir. Beşinci torasik vertebranın altında torakal kanal yaralanması veya tıkanıklığı sağ hemitoraksta plevral sıvı ile, bu seviyenin ?zerindeki hasar genellikle sol hemitoraksta plevral sıvı ile sonu?lanır. Bununla birlikte bilateral plevral sıvı da oluşturabilmektedir.
Risk fakt?r? olan bir hastada akciğer grafisinde plevral sıvı g?r?lmesi durumunda şilotoraks ş?phesi olmalıdır. Olgumuzda olduğu gibi torasentez sıvısında veya g?ğ?s t?p? ile drene edilen sıvıda s?t rengi g?r?n?m olması, ayrıca sıvının persistan veya tekrarlayan olması durumu da şilotoraks ş?phesi uyandırmalıdır. S?t rengi sıvı şilotoraksa spesifik değildir, ampiyemde de g?r?lebilir. Ayrıca plevral sıvı, hasta yetersiz beslendiğinde, uzun s?re a? kaldığında veya d?ş?k yağlı diyet yaptığında s?t renginde olmayabilir.
Şilotorakstan ş?phelenilen hastalardaki başlangı? tanı testi plevral sıvı analizidir. Torasentez i?in istenen t?m testlere ek olarak şilotoraks ş?phesi olan olgularda TG ve kolesterol d?zeyi de istenmelidir. Şil?z sıvıda h?cre sayımında lenfosit baskınlığı mevcuttur (14). Elektrolit ve protein i?eriği plazmanınkine benzer i?eriktedir. Genellikle laktat denidrogenaz (LDH) d?zeyi d?ş?kt?r. Malignite kaynaklı şilotorakslarda ise LDH d?zeyi y?ksek beklenmektedir (15).
Plevral sıvı TG d?zeyinin 110 mg/dL ?zerinde olması ve plevral sıvı h?cre sayımında lenfositlerin %70 ve ?zerinde baskın g?r?lmesi bilinen risk fakt?r? olan bir hastada şilotoraks tanısı i?in g??l? destek sağlamaktadır. Lipoprotein elektroforezi ile tanı doğrulanabilir. TG d?zeyinin 50 mg/dL altında olması şilotoraks olmadığı ve şilotoraks tanısı i?in başka bir teste ihtiya? olmadığı konusunda g??l? ipu?larıdır. TG d?zeyi 50 mg/dL ile 110 mg/dL olan hastalarda şilotoraks tanısı dışlanamaz ve protein elektroforezi gerekir.
Şilotorakslı hastalar i?in evrensel olarak benimsenen bir y?netim algoritması yoktur. Biriken sıvının miktarı, neden olduğu semptomlar ve altta yatan nedene g?re y?netimi farklılık g?sterir. Drenajı g?nde 1000 cc altında olursa d?ş?k hacimli, 1000 cc ?zerinde olursa y?ksek hacimli sızıntıya sahip şilotoraks olarak adlandırılır. Acil cerrahiye ihtiyacı olmayan hastalar, d?ş?k hacimli sızıntıları olan veya konservatif tedaviye ?nemli ?l??de yanıt veren y?ksek hacimli sızıntıları olan postoperatif hastalardır. Bu hastalarda şilotoraksın cerrahi olmayan olgularında yapılanlara benzer bir y?netim stratejisi uygundur. Acil m?dahale gerektirmeyenler i?in; ?oğunda altta yatan hastalığın tedavisi yapılmalı, diyet değişiklikleri ve semptom kontrol? i?in plevral drenaj yapılmalıdır (16). Plevral drenaj semptom kontrol? i?in g?ğ?s t?p? veya kalıcı kateter yardımıyla sağlanmalıdır. Diyette ise az yağlı ve y?ksek proteinli besinler tercih edilmelidir. Bu strateji bir?ok hastada şil?z sıvının birikme oranını azaltır ve bazı olgularda cerrahi gerekmeden kendiliğinden iyileşmesine olanak tanır. Bu konservatif ?nlemleri alamayanlarda torasik kanalın cerrahi onarımı d?ş?n?l?rken, torakal kanal embolizasyonu cerrahiye uygun olmayanlarda uygun olabilir.
Bizim olgumuz y?ksek hacimli sızıntıya sahip acil cerrahi gerektirmeyen şilotoraks olarak değerlendirildi. Semptom kontrol? i?in pleuroken takılarak, diyeti d?zenlenmiştir. Ancak konservatif tedavilerle sıvı drenajı azaltılamamıştır.
Sonu? olarak lenfoma tanılı hastalarda pulmoner tromboemboli ve şilotoraks iki ?nemli pulmoner komplikasyondur. Her iki komplikasyon tanısı i?in kuşkulanmalı ve tanıya ulaştıracak olan tetkikler istenmelidir.
?IKAR ?ATIŞMASI
Yazarlar bu makale ile ilgili herhangi bir ?ıkar ?atışması bildirmemişlerdir
YAZAR KATKISI
Anafikir/Planlama: T?m yazarlar.
Analiz/Yorum: T?m yazarlar.
Veri sağlama: T?m yazarlar.
Yazım: T?m yazarlar.
G?zden Ge?irme ve D?zeltme: T?m yazarlar.
Onaylama: T?m yazarlar.
KAYNAKLAR
- T?rk Toraks Derneği. Pulmoner Tromboembolizm Tanı Ve Tedavi Uzlaşı Raporu, 2015.
- Van Doormaal FF, Raskob GE, Davidson BL, Decousus H, Gallus A, Lensing AW, et al. Treatment of venous thromboembolism in patients with cancer: subgroup analysis of the Matisse clinical trials. Thromb Haemost 2009;101:762-9.
- Bezeaud A, Drouet L, Leverger G, Griffin JH, Guillin MC. Effect of L-asparaginase therapy for acute lymphoblastic leukemia on plasma vitamin K-dependent coagulation factors and inhibitors. J Pediatr 1986;108:698-701.
- Carlsson H, Stockelberg D, Tengborn L, Braide I, Carneskog J, Kutti J. Effects of Erwinia-asparaginase on the coagulation system. Eur J Haematol 1995;55:289-93.
- Demir AM, ?ngen HG, Tural D. Kanserle İlişkili Ven?z Tromboembolizm Profilaksi, Tanı ve Tedavi Kılavuzu, 2016.
- Mounier M, Bossard N, Remontet L, Belot A, Minicozzi P, De Angelis R, et al. Changes in dynamics of excess mortality rates and net survival after diagnosis of follicular lymphoma or diffuse large B-cell lymphoma: comparison between European population-based data (EUROCARE-5). Lancet Haematol 2015;2:e481-91.
- Swerdlow SH, Campo E, Pileri SA, Harris NL, Stein H, Siebert R, et al. The 2016 revision of the World Health Organization classification of lymphoid neoplasms. Blood 2016;127:2375-90.
- Ramot Y, Nyska A, Spectre G. Drug-induced thrombosis: an update. Drug Saf 2013;36:585-603.
- Khorana AA, Dalal M, Lin J, Connolly GC. Incidence and predictors of venous thromboembolism (VTE) among ambulatory high-risk cancer patients undergoing chemotherapy in the United States. Cancer 2013;119:648-55.
- Carlsson H, Stockelberg D, Tengborn L, Braide I, Carneskog J, Kutti J. Effects of Erwinia-asparaginase on the coagulation system. Eur J Haematol 1995;55:289-93.
- Gomes AO, Ribiero S, Neves J, Mendon?a T. Uncommon aetiologies of chylotoraks: superior vena cava syndrome and thoracic aortic aneurysm. Clin Respir J 2015;9:185-8.
- Prakash UBS. Chylothorax and pseudochylothorax. Eur Respir Mon 2002;7:249.
- Doerr CH, Allen MS, Nichols FC 3rd, Ryu JH. Etiology of chylothorax in 203 patients. Mayo Clin Proc 2005;80:867-70.
- Huggins JT. Chylothorax and cholesterol pleural effusion. Semin Respir Crit Care Med 2010;31:743-50.
- Maldonado F, Hawkins FJ, Daniels CE, Doerr CH, Decker PA, Ryu JH. Pleural fluid characteristics of chylothorax. Mayo Clin Proc 2009;84:129-33.
- Densupsoontorn NS, Jirapinyo P, Wongarn R, Thamonsiri N, Nana A, Laohaprasitiporn D, et al. Management of chylothorax and chylopericardium in pediatric patients: experiences at Siriraj Hospital, Bangkok. Asia Pac J Clin Nutr 2005;14:182-7.
Yazışma Adresi (Address for Correspondence)
Dr. Banu G?LBAY
Ankara ?niversitesi Tıp Fak?ltesi,
Cebeci Hastanesi,
G?ğ?s Hastalıkları Anabilim Dalı,
Ankara - T?RKİYE
e-mail: banu.gulbay@gmail.com